Синдром Пьера Робена: как можно помочь
К нам в фонд все чаще обращаются мамы пациентов с такой челюстно-лицевой патологией как синдромом Пьера Робена. Обсудить эту тему и ответить на частые вопросы родителей мы пригласили Филиппа Ивановича Владимирова – кандидата медицинских наук, челюстно-лицевого хирурга отделения челюстно-лицевой хирургии Детской городской клинической больницы Святого Владимира ДЗМ.
– Филипп Иванович, добрый день! Расскажите, пожалуйста, как давно проводятся операции в клинике детям именно с синдромом Пьера Робена?
– Операции по увеличению нижней челюсти у таких детей при помощи компрессионно-дистракционного остеосинтеза в нашей клинике начали проводить в конце 90-х годов. То есть уже практически 25 лет наше отделение оказывает хирургическую помощь детям с этим синдромом. Ежегодно количество детей растет. Мне сложно сказать, с чем это связано – с большей рождаемостью или с большей обращаемостью. Но есть сомнения, что с большей рождаемостью. Скорее всего, просто с популяризацией метода, его доступностью и, соответственно, большей информированностью. И в последнее время также благодаря вашему фонду!
– Спасибо, что отмечаете это, для нас это очень важно! Подскажите, пожалуйста, какова статистика рождаемости детей с этим синдромом?
– Считается, что примерно один ребенок на 30 тысяч родившихся. То есть в среднем по Москве ежегодно должно рождаться около трех детей с этим синдромом, если брать последние данные рождаемости за 2024 год.
– А какова природа диагноза: это наследственное заболевание или спорадическое, случайное?
– Это заболевание не наследственное, а спорадическое. Считается, что это фетопатия – нарушение развития конкретного плода. Таким образом если в одной семье родился ребенок с синдромом Робена, совершенно не обязательно, что у остальных детей он тоже будет.
По наследству этот синдром не должен передаваться, если он не является частью другого синдрома. Такое тоже бывает. Допустим, есть проявления синдрома Пьера Робена, но также есть еще и другие симптомы, которые составляют вместе другой синдром. Вот он уже может быть наследственным.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Диагноз мы узнали только после рождения. Все скрининги, все анализы были в норме, никаких отклонений. На сохранении я не лежала. Как и в две прежние беременности, все проходило гладко, без каких-либо подозрений на любые отклонения».
– То есть, это не сопутствующие заболевания, а синдром Пьера Робена как бы входит в другой синдром?
– Да. Пьер Робен, французский стоматолог, описал устойчивый комплекс взаимосвязанных симптомов, который назвали в его честь. И если эти симптомы составляют новый комплекс с другими дополнительными симптомами, объединяясь в более сложный синдром, то это уже будет другой диагноз.
– С какими основными трудностями сталкиваются новорожденные с синдромом Пьера Робена и можно ли им помочь в условиях роддома и перинатального центра?
– Самая основная и первостепенная проблема связана либо с затруднением, либо с полной невозможностью дыхания из-за выраженного недоразвития нижней челюсти. Нижняя челюсть у таких пациентов очень маленькая, за счет этого язык смещается кзади, перекрывая просвет дыхательных путей, и ребенок не может совершить вдох.
Если это крайняя степень недоразвития, то сразу после рождения ребенок не может сам дышать в принципе. Ему необходимо оказать экстренную помощь в виде интубации трахеи, что можно сделать в условиях роддома или перинатального центра. Если есть отделение реанимации, это делается в нем. Но это лишь временное решение вопроса, а не лечение. Нужно оказать неотложную помощь, спасти жизнь такому ребенку, потому что в противном случае он может задохнуться.
Поэтому да, экстренную помощь младенцу могут оказать в условиях роддома или перинатального центра, но уже квалифицированную помощь и решение вопроса с самим заболеванием необходимо осуществлять в условиях многопрофильного стационара.
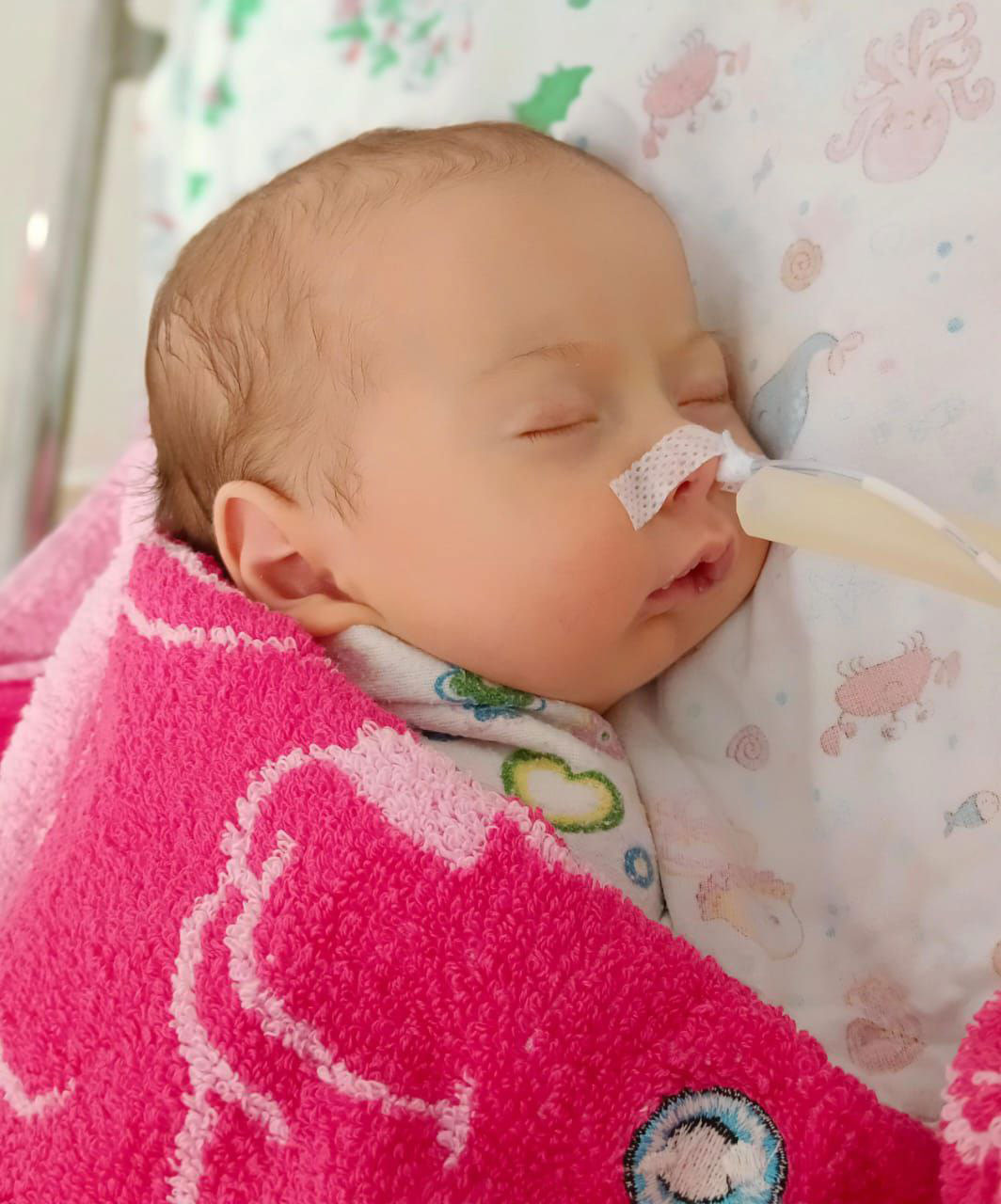
Вторая проблема, которая бывает у таких детей – это затруднение глотания. Оно может быть как единственной проблемой, так и обнаружиться в комплексе с нарушением дыхания. Если эта проблема единственная, то степень недоразвития нижней челюсти такова, что ребенок все-таки может дышать сам. Иногда родители находят какое-то положение, в котором он может дышать, и стараются ребенка в этом положении удерживать постоянно. Но при этом ребенку трудно или невозможно глотать, и в этом случае экстренной мерой является установка желудочного зонда.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Когда дочери было две недели, из Анапы нас направили на консультацию к челюстно-лицевому хирургу в Краснодар. Надеялась, что нам помогут, что-то сделают, а они просто сказали: «Ничего с этим делать не надо, отращивайте челюсть. Другие же отращивают, и вы также. Плохо стараетесь значит, если сама не кушает. Срочно вынимайте зонд. Это не нужно, вызовет стеноз». И, мало того, что мы и так в стрессе находились, нас еще напугали зондом.
В Анапе мы легли обратно в патологию новорожденных, я попросила врачей снять зонд. Начали пытаться кормить бутылочкой, но никаких подвижек не было. Только участились апноэ, ребёнок синел и пришел к истощению. И тогда анапские врачи снова поставили зонд и дальше дочка начала нормально набирать вес.
Потом уже, найдя контакты Филиппа Ивановича Владимирова и попав к нему на консультацию, я узнала, что для нас зонд – это не зло, а жизненно необходимое обеспечение ребенка питанием».
– То есть бывают ситуации, когда ребенок может все-таки сам есть при таком синдроме?
– При легкой форме этого синдрома, когда недоразвитие нижней челюсти и смещение языка минимальны, глотание может быть затрудненным, но, в принципе, возможным. Тут основная проблема заключается в том, что ребенок 3–4 кормления усваивает нормально, а на пятом кормлении может произойти срыгивание, или, что хуже всего, аспирация. Это уже может привести к тяжелым последствиям.
Здесь уже вопрос открытый, насколько такого ребенка можно и безопасно кормить. Все зависит от техники кормления, наличия сопутствующих заболеваний. Дети, например, с сопутствующими неврологическими заболеваниями – более тяжелые, у них больше риски. Если иных заболеваний нет, больше шансов, что малыш будет глотать при легкой форме этого синдрома и дышать нормально.
– Подскажите, пожалуйста, какие исследования нужно провести ребенку, чтобы определить степень тяжести диагноза и выбрать тактику лечения?
– Основное исследование – это компьютерная томография. Необходимо выполнять компьютерную томографию как лицевого скелета, так и шеи, для оценки размера и положения нижней челюсти, размера просвета верхних дыхательных путей, в частности, на уровне корня языка.
Второе исследование, которое необходимо – фиброларингоскопия. Это эндоскопическое исследование гортани. Его можно проводить в сознании. Оно выполняется для того, чтобы исключить патологию самой гортани. Проблемы с дыханием могут быть связаны не только с тем, что язык смещается назад за счет маленькой челюсти и перекрывает просвет дыхательных путей, но и с врожденной патологией гортани (например, ларингомаляцией). В этом случае нужно оценить, что первостепенно, что более выражено, с чего начать лечение. В ряде случаев патология гортани может с возрастом пройти сама, если нет выраженной дыхательной недостаточности.
Также дети синдромом Робена должны быть осмотрены обязательно неврологом и кардиологом, так как сопутствующая патология усугубляет основное заболевание и, соответственно, может изменить тактику лечения.
– Окончательное принимает решение хирург?
– Да, конечно. Принимать решение о необходимости выбора того или иного метода лечения должен хирург. Прежде всего, челюстно-лицевой, так как челюстно-лицевые хирурги занимаются лечением таких пациентов. Но, к сожалению, во многих регионах нет специалистов такого профиля, и роль челюстно-лицевых хирургов выполняют хирурги-стоматологи.
– А как раньше лечили детей с этим синдромом?
– Основным методом лечения таких детей было подвешивание или фиксация ребенка в вынужденном положении. Его укладывали на живот, на голову накладывали бинтовую или гипсовую шапочку и голову фиксировали к кроватке. В положении на животе и с приподнятой головой ребенок находился все время. Его кормили через зонд, за ним ухаживали, умывали, не поднимая и не переворачивая.
Младенец в таком положении должен был находиться 2–4 месяца пока нижняя челюсть немного не вырастала и не увеличивался просвет дыхательных путей. Это самый первый исторический метод лечения.
Также существуют другие методы, которые используются в ряде стран в настоящее время. Они заключаются в различных способах фиксации языка. Язык пришивают либо к губе, либо к слизистой нижней челюсти для того, чтобы выдвинуть его кпереди и, тем самым, обеспечить проходимость дыхательных путей. У этого способа есть некоторые преимущества: прежде всего, малая травматичность, скорость, но полностью проблему он не решает. И, конечно, питаться с фиксированным языком достаточно сложно. Всегда существует риск того, что разойдутся швы и язык сместится назад.
Ну и отдельно надо сказать, что существует метод трахеостомии. Суть его заключается в том, что создается искусственное отверстие в области передней поверхности трахеи (ниже уровня сужения дыхательных путей в области корня языка). Да, это мероприятие обеспечивает дыхание, но оно не решает вопрос с нижней челюстью, не позволяет обеспечить нормальное глотание. Поэтому это метод ургентный, неотложный. Иногда он необходим, когда невозможно сделать ничего другого. Это спасает жизнь, но не устраняет саму причину заболевания.

– А кто изобрел современный метод компрессионно-дистракционного остеосинтеза?
– Этот метод был изобретен в Советском Союзе Гавриилом Абрамовичем Илизаровым как метод лечения патологических переломов длинных трубчатых костей, то есть ног и рук. Долгое время он применялся только в травматологии и ортопедии. Но уже начиная с конца 80–90-х годов метод потихоньку перекочевал в челюстно-лицевую хирургию.
Вначале эстафету приняли взрослые хирурги, а к концу 90-х метод уже перешел и в детскую челюстно-лицевую хирургию. Впервые эти операции у детей стали проводить на базе Центрального НИИ стоматологии в детской больнице Святого Владимира под руководством Виталия Владиславовича Рогинского.
– То есть, пионеры, можно сказать?
– Да, можно и так сказать, в нашей стране, у детей.
– А если ребенка все же смогли привезти в клинику, то какой будет тактика лечения, как ему начнут помогать?
– При поступлении ребенка в наше учреждение необходимо оценить его жизненные функции, потому что мы предварительно, конечно, оцениваем его состояние по видео или на онлайн-консультации, но окончательно оценивается ребенок уже при поступлении в отделение. Если у него есть значительное нарушение дыхания, и ребенок требует динамического наблюдения, то его сразу госпитализируют в отделение реанимации.
Там ему налаживают адекватное дыхание и питание. Либо это кислородная палатка, либо интубация трахеи. Зависит от состояния, в котором он приехал. Если у ребенка существует только патология глотания, дыхательные нарушения выражены незначительно, то такой пациент может быть госпитализирован в соматическое отделение. Дальше пациенту проводятся необходимые обследования, они, как правило, стандартные в хирургии.
После этого ребенка готовят к хирургическому вмешательству, а именно – остеотомии нижней челюсти с двух сторон с наложением компрессионно-дистракционных аппаратов. В дальнейшем после операции ребенок находится под наблюдением в отделении реанимации до того момента, как он начинает нормально дышать. Как правило, у таких детей всегда есть риск нарушения дыхания в послеоперационном периоде, связанный с изначальной патологией и с послеоперационным отеком. Поэтому они находятся на ИВЛ в состоянии медикаментозного сна до начала дистракции. Как только происходит некоторое выдвижение нижней челюсти, уже осуществляется попытка перевода ребенка на нормальное естественное дыхание и передача его в соматическое отделение.
– Сколько примерно это длится?
– Как правило, дистракция (выдвижение нижней челюсти) начинается у детей на седьмые сутки после операции. В зависимости от степени недоразвития, на третьи–пятые сутки дистракции, т.е. получается спустя 10–14 дней с момента операции, ребенок переводится на самостоятельное дыхание. И уже через 2–3 дня, если нет других проблем, он может быть переведен в соматическое отделение.
Где-то со второй–третьей недели дистракции уже можно переводить ребенка на самостоятельное питание. Это получается вторая неделя дистракции, третья неделя после операции. Практически сразу начинаются попытки кормления через рот, то есть оставляется зонд, но понемногу добавляют питание естественным образом. Как только пациент начинает усваивать примерно 80-90 процентов всего объема пищи, желудочный зонд удаляется.
После завершения дистракции и нормализации дыхания и глотания, ребенок уже может быть выписан домой. В среднем, срок госпитализации составляет порядка месяца на этом этапе лечения.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Наверное, самое трудное для мамы, что в реанимации ребенок лежит долго. Я каждый день приходила с дочкой посидеть 2−3 часа.

Но самое положительное, это то, что уже в больнице мы научились без зонда кушать. Буквально через 3−4 дня! Мы понемногу пробовали, первые разы совсем ничего не получалось. Потом дочка стала по чуть-чуть кушать, потом по 20−30 грамм, и потом она уже поняла, что нужно с этим делать».
– Как быстро восстанавливается ребенок после операции уже дома? И может ли он самостоятельно дышать и кушать?
– Конечно! Ребенка с патологией дыхания из стационара не выпишут, им будут заниматься. Если после проведения дистракции сохраняются какие-то дыхательные нарушения, значит, причина в чем-то другом, не только в самой челюсти. Поэтому здесь нужно расширять диагностический поиск и, соответственно, искать причину.
Некоторых детей мы еще выписываем на зондовом кормлении, когда видим устойчивую тенденцию к увеличению объема кормления, выполняемого через рот. Выписываем с рекомендациями, для того чтобы он окончательно научился кушать естественным образом и, соответственно, ушел с зондового кормления под наблюдением докторов на амбулаторном этапе.
Как правило, дети, выписывающиеся из стационара, имеют полностью зажившие операционные раны, у них на коже нет никаких инородных тел, никаких образований и ран, и они могут, в принципе, вести абсолютно нормальный образ жизни.
Родители часто спрашивают, можно ли делать массаж, не затрагивая зону лицевого скелета, если нет никаких дополнительных заболеваний, и, опять же, общесоматической патологии. Это не противопоказано. Ребенок может вести полноценную жизнь, но надо, конечно, воздерживаться от травм челюстно-лицевой области.
В дальнейшем, через три месяца после выписки из стационара дети повторно госпитализируются для удаления установленных дистракционных аппаратов.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Дистракция проводилась в два этапа. Сначала нам установили аппараты, через три месяца их сняли. Это уже происходит гораздо быстрее: просто удалили аппараты, наложили швы, неделю мы под контролем и всё, нас отпустили. Ближайшая операция нам предстоит заключительная по уранопластике. Также будем у Филиппа Ивановича делать, в конце февраля госпитализация».

– В каком примерно возрасте проводят эти операции?
– Первичная операция проводится в том возрасте, в котором ребенок впервые обратился в клинику. Это может быть уже 2-3 неделя жизни. Срок начала хирургического лечения очень важен. При наличии длительно существующих дыхательных нарушений у ребенка повышаются риски развития гипоксически-ишемических поражений головного мозга, которые могут быть отчасти необратимы. Также всегда существует риск развития аспирационной пневмонии. Поэтому ребенка, которому показано лечение, нужно максимально быстро переводить в профильный стационар и оперировать.
– То есть ваша рекомендация мамам – обращаться сразу, как только после родов узнали диагноз?
– Да, конечно! По-хорошему, конечно, эти особенности должны выявлять врачи на местах, еще в перинатальных центрах или роддомах, и дальше уже ребенка маршрутизировать. Но, к сожалению, у нас в стране это пока не отлажено. Нужно дальше проводить работу над тем, чтобы пациентов, у которых есть дыхательные нарушения, есть проблемы с кормлением, обусловленные недоразвитием нижней челюсти хотя бы отправляли на консультацию, на которой уже будет определяться необходимость проведения дистракции или возможность консервативного ведения.
Не секрет, что у детей с синдромом Пьера Робена нижняя челюсть имеет тенденцию к росту. Но надо понимать, что возможности организма не безграничны. Существуют такие ситуации, когда дети месяц, два, три, хоть и плохо, но дышат, кое-как едят, а потом у них наступает декомпенсация, закачиваются силы, либо дети заболевают респираторным заболеванием, которое может усугубить их состояние. И тогда уже хирургическое вмешательство может потребоваться в срочном порядке.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Дочка развивается как нормотипичный ребенок. Она у нас третья, и по развитию я вижу, что она – обычный ребенок. Диагноз нам особо не мешает жить. Ну, единственное, бывают забросы через нос, что-нибудь из еды попадет, но это не критично.
Я в чате мам детей с синдромом Пьера Робена вижу колоссальную разницу развития детей после дистракции и без дистракции. Видно, что те, кто не прошел дистракцию, отращивали челюсть сами, страдают малым весом, тормозят в развитии. Понятно, что большинство мам все-таки за то, чтобы не проходить операцию, но я считаю, что это операция во спасение».

– У нас очень большая страна, а таких хирургов, как вы, мало. И в регионах проблема даже с постановкой диагноза. Мамы рассказывают, что врачи не знают этой патологии – что с нею делать и как лечить. И в связи с этим вопрос: как быть семьям из регионов, когда ребенок находится в реанимации, как им провести исследования для уточнения тактики лечения?
– Здесь, прежде всего, должна быть заинтересованность врачей из медучреждения, в которое попал или обратился ребенок с синдромом Робена. Но, к сожалению, мы сталкиваемся с тем, что в силу, наверное, незнания каких-то вещей, доктора не направляют пациентов к профильным специалистам, в крупные учреждения челюстно-лицевого профиля. Поэтому тут либо сами родители, либо их врачи могут обратиться к нам в отделение через электронную почту. Еще один вариант – медучреждение может сделать запрос на телемедицинскую консультацию такого ребенка.

Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«В послеродовую палату ко мне пришла неонатолог и в очень некорректной форме рассказала о диагнозе: «Ребенок нездоровый, у нее волчья пасть, настраивайтесь на худшее, вам придется не одну операцию пройти». Я считаю, что врач не должен употреблять такие определения, она просто вогнала меня в ужас».
– И такая диагностика проводится?
– Да, проводится, но этот запрос должна осуществить медицинская организация. И уже в рамках телемедицинской консультации мы можем сделать заключение, которое будет обоснованием для проведения тех или иных обследований. Если же ребенок находится дома, то родители могут сами обратиться к нам, написав на электронный адрес письмо со всеми жалобами и списком обследований, которые у них есть.
В рамках этой консультации мы можем заподозрить те или иные проблемы и дать рекомендации по обследованию. На основании этого уже может быть принято решение о необходимости хирургического лечения.
Из рассказа Ольги Васбеевой, мамы маленькой Дианы*
«Я бы всем, кому ставят под вопрос синдром Пьера Робена, рекомендовала обратиться именно к челюстно-лицевым хирургам больницы Святого Владимира. Потому что есть определенный топовый список челюстно-лицевых хирургов, но они детей с нашим синдромом определяют как просто с расщелиной.
А челюстно-лицевые хирурги больницы Святого Владимира знают, что у этой расщелины другое происхождение. И, соответственно, план действий по нашему синдрому отличается от действий при обычной расщелине».
– Какие вопросы чаще всего задают родители, что их волнует?
– Основной вопрос – нужно ли делать операцию или челюсть может вырасти сама? Естественно, что лучшая операция – та, которая не проведена. Но не во всех случаях это возможно, не всегда это показано. Также часто спрашивают о сроках лечения, длительности пребывания в стационаре, способах кормления ребенка. Можно ли пытаться кормить через рот? Можно ли убирать зонд? В каком положении кормить ребенка? То есть вопросы, связанные с уходом и, прежде всего, кормлением. В каком положении можно ребенка укладывать спать? Можно ли ему спать на спине или нужно спать на боку, на животе? Это, наверное, основные.
Ну и, конечно, о самой методике операции: как осуществляется послеоперационный уход? Есть ли какие-то металлоконструкции на лице? Нужно ли как-то за ними особенно ухаживать? Есть ли какие-то ограничения в послеоперационном периоде? И всегда задают вопрос о том, как будет дальше расти ребенок, потребуется ли ему дальнейшая реабилитация, какие специалисты должны его наблюдать?

– Вот как раз о послеоперационном периоде: будут ли у ребенка проблемы с дыханием, с кормлением после операции?
– Цель операции – создать физиологическое положение нижней челюсти, нормальный размер дыхательных путей для того, чтобы в дальнейшем проблем с дыханием не было. А если, например, мы выбираем консервативный метод лечения, то существует риск того, что челюсть вырастет недостаточно, и поэтому могут быть нарушения дыхания, как явные, так и скрытые.
Скрытые нарушения дыхания наиболее опасны, потому что родители могут не придавать им значения. А эти скрытые нарушения дыхания приводят к хронической гипоксии, соответственно, к неврологическим нарушениям и нарушениям работы других органов.
В целом после проведения операции дети развиваются нормально, повторные хирургические вмешательства требуются им крайне редко. Такие пациенты должны наблюдаться помимо челюстно-лицевого хирурга у ортодонта, логопеда. Много проблем можно решить консервативным способом, если вовремя их заметить. В редких случаях требуется повторное проведение дистракции, уже в более старшем возрасте. Опять же, все зависит от наличия проблем, связанных с дыханием и глотанием.

Как правило, редко у старших детей возникают проблемы с глотанием, а вот с дыханием, особенно во сне, могут возникать. Поэтому здесь необходима взвешенная оценка состояния. Эти проблемы у старших детей могут быть вызваны не только патологией челюсти, но и другими заболеваниями, в частности ЛОР-органов. На основании этого принимается решение о необходимости того или иного метода лечения. Основная мысль заключается в том, что такие дети должны находиться весь период детства под наблюдением у врачей – прежде всего, челюстно-лицевого хирурга (хирурга-стоматолога на местах), ортодонта, логопеда, дефектолога.
– До какого возраста ребенку нужно быть под наблюдением этих специалистов?
– Чем младше ребенок, тем более пристальное ему необходимо наблюдение. В более старшем возрасте проблемы с дыханием могут возникать после основных периодов роста. Ребенок активно растет до 3−5 лет, потом рост замедляется. Следующая фаза активного роста уже в подростковом возрасте.
Если до подросткового возраста никаких проблем не было, то в этом периоде необходимо уделять состоянию детей особое, более пристальное внимание. По-хорошему, детям с врожденной патологией нужно ежегодное наблюдение до завершения основного роста. У девочек это минимум до 13–14 лет, у мальчиков – до 15–16 лет.
– И последний вопрос, Филипп Иванович, чтобы точно все родители запомнили. Как попасть к вам на прием и почему нельзя тянуть с исследованием и с уточнением диагноза?
– Попасть на прием можно разными способами. Самый простой – это приехать на очную консультацию (для тех детей, кто может приехать, у кого позволяет состояние и у родителей есть возможность доехать до нашей больницы). Для записи на консультацию необходимо позвонить по телефону справочной службы больницы +7 (499) 748-04-83. Это самый надежный и верный способ.
Для тех, кто доехать не может или состояние ребенка не позволяет, есть возможность проведения онлайн-консультации через электронную почту (dgkbsv@zdrav.mos.ru), в рамках телемедицинской консультации или задать вопрос на сайте ДГКБ св. Владимира (https://dgkbsv.mos.ru/faq/). Но еще раз подчеркну, телемедицинскую консультацию может запросить только медицинская организация. Я надеюсь, что в ближайшее время мы сможем организовать онлайн-консультации в стационаре. Тогда пациенты смогут сами записываться на онлайн-консультацию, но пока эта программа в стадии разработки. Надеюсь, скоро такая возможность появится, и мы сразу разместим об этом информацию.

Ну а почему нельзя откладывать? Наверное, весь наш разговор и шел к этому. К сожалению, несвоевременно устраненные нарушения дыхания могут приводить к стойким ишемически-гипоксическим поражениям центральной нервной системы и развитию различных воспалительных осложнений. В частности, например, аспирационная пневмония, которая может быть фатальна для ребенка. Поэтому требуется незамедлительное обращение к специалисту родителей пациента, у которого выявлены признаки синдрома Пьера Робена.
– Спасибо вам большое, Филипп Иванович, за прекрасное интервью! Вы дали очень много полезной информации для наших читателей.
– Вам спасибо! Благодаря вашему фонду у нас все развивается, и пациенты узнают о возможностях лечения и обращаются все чаще и чаще.
*Мнение родителей пациента может не совпадать со мнением врача
Текст: Анна Федоровцева

